2021年3月の記事、『安楽死が認められている国の共通点』は大きな反響を呼び、安楽死に対する関心の高さがうかがえた。その後3年を経過し、世界の安楽死をめぐる動向は変化している。今、最も注目を集めているカナダの状況を中心に、2024年の情報にアップデートしておこう。
● カナダにおける安楽死のポイント
● 安楽死は医療か? 日本とカナダの大きな違いとは
● 「本人が許容できない苦痛」をどう判断するか
● その死は権利か? 自己決定か?
2016年に合法化したカナダは、わずか5年で安楽死の「先進国」
安楽死をめぐる世界の最新の動向を探る上で最も重要な国が、カナダだ。カナダが安楽死を合法化したのが2016年と「後発国」だが、それ以前に合法化した国々よりも踏み込んだ制度設計を行い、今では安楽死の「先進国」になったと評される。
では、カナダがどのような施策をとってきたのか、ポイントとなる点を紹介しておこう。
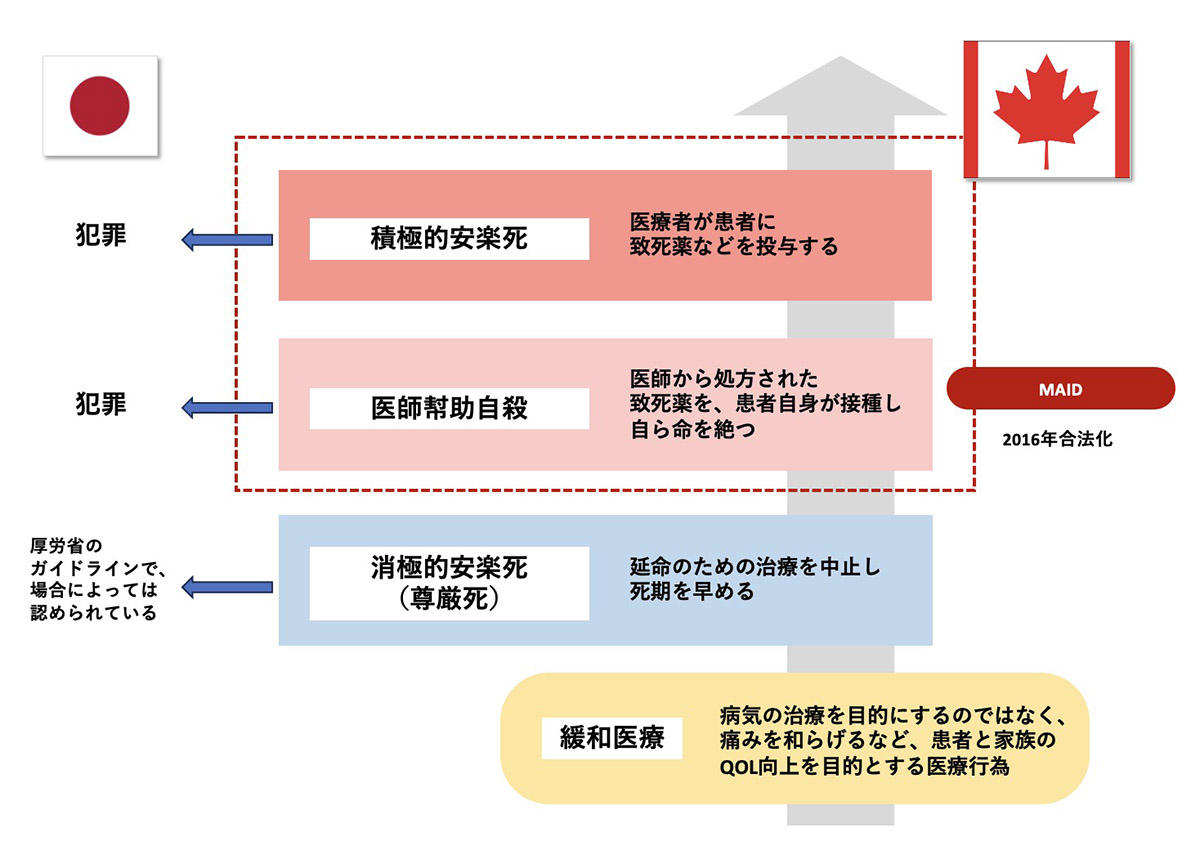
2015年に、まずカナダのケベック州が、翌2016年にカナダ連邦政府が、安楽死を合法化した。合法とされたのは「積極的安楽死」と「医師幇助自殺」で、その両方をひとくくりにして「Medical Assistance in Dying(MAID):死への医療的援助」という呼び方を採用した。
MAIDが認められるには、①死期が予見されている、②患者本人が許容できると考える条件下では軽減することができない耐え難い苦しみがある、という2つの条件を満たす必要がある。②の条件によると、標準的な治療や緩和ケアによって軽減できる苦痛であったとしても、本人がそれを「許容できない」とすれば安楽死が許容されるということだ。
そして、合法化から5年後の2021年、MAIDが認められる①の条件がなくなり、非終末期の人にも安楽死を認めるようにした。つまり、本人が許容できない苦痛があれば、死が間近に迫っていなくても、安楽死が認められるようになったのだ。
この対象範囲の拡大により、カナダの2021年の安楽死者数は2020年に比べ32.4%も増加。カナダ全体の死者数の3.3%が、安楽死によるものとなっている。先行して合法化したケベック州では、安楽死の割合が5.1%に達する。これは、2002年に安楽死を合法化したオランダとほぼ同じ水準。
さらに、2021年の法改正によって、精神疾患や精神的苦痛のみを理由にした安楽死も2024年には容認されることが決まっていた。しかし、直前になって、政府は2027年までの容認の延期を決めた。

カナダは積極的安楽死と医師幇助自殺をひとくくりのものとして捉えた
こうしたカナダの安楽死を巡る動きを、どのように理解すればいいのだろうか——。ここからは、立命館大学先端総合学術研究科の美馬達哉教授に解説していただきながら、考察を進めていこう。
積極的安楽死と医師幇助自殺をひとくくりにして合法化したことについて、美馬教授はどのように考えているのだろうか。
「カナダは、2016年の合法化から5年で約4万人もの人が『MAID』を利用して亡くなられています。カナダ社会の中に安楽死が本当に広がっているなという印象です。
重要なのは、緩和医療、ホスピス、ターミナルケアと言われるものと、医師が自殺を助けることは、以前は全く違うものと理解されていましたが、カナダの論理では“地続きのもの”として認識されるようになってきた点です。緩和医療も、医師による自殺幇助も、終末期の患者に対する医療によるケアという点では同じではないか、という捉え方に変わってきました。医療によるアシストなのです。
日本では、この2つは全く別のものです。例えば、死の可能性を高めるリスクがあっても鎮痛剤を大量に使って苦痛を取り除くことはれっきとした医療行為であり、誰もおかしいとは思いません。一方、医師が自殺を助けることは犯罪に当たる行為です。
カナダをはじめいくつかの国で急速に考え方が変わってきたことは、いろいろな意味で不思議だと感じています」(美馬教授、以下同じ)
「許容できない苦痛」をどこまで広く認めるか?
次に、安楽死が認められる要件について考えてみよう。
2021年以降、カナダでは「本人が許容できない苦痛がある」ことが唯一の要件になっているが、その「許容できない苦痛」をどのように理解すればよいのだろうか。非常に緩い条件のように思えるが、問題はないのだろうか。
「例えば、乳がんを患っている女性で、乳房の摘出だけは絶対に嫌だという価値観を持っている人はいらっしゃいます。あるいは、私の周囲には『仕事を最後までまとめたいので、頭がぼんやりするような治療は絶対に嫌だ』と言っておられる方が、少なからずいます。
結局、その人の人生、その人の価値観ですから、周囲の人々がどこまで関与できるのかは個別的に考えていくしかないでしょう。『耐え難い苦痛』は苦痛の強弱だけで決まるわけではなく、しかも、その中身は人それぞれ違うということです。
では、すべて本人の自己決定に委ねれば良いのかというと、そう単純な問題でもありません。ここでは、2つの点について指摘しておきたいと思います。
一つは、『耐え難い苦痛』が身体的なもの、つまり痛みということであればある程度想像がつく範囲なのですが、『耐え難い苦痛』を身体的なものを超えて“どこまで”広く認めるのかというのは大きな問題です。そもそも身体的な苦痛を超えた時点で『それは医学の問題なのか』という疑問も生じてくるわけで、今、専門家の間でも議論になっているところです。
もう一点は、医師による誘導が生じてしまわないかという問題です。例えば、がんと診断されたとき、医師と患者の間には病気の進行や余命について情報のギャップがあって、患者は専門家の言葉に頼らざるを得ません。意思決定のところで情報の格差があると、患者本人が決めたと思っていても、医師のアドバイスに悲観的なバイアスがかかっていた場合、死に誘導されてしまうことになりかねません。よく言われますが、『99%回復の見込みはありません』と『1%の希望に向けて全力で一緒にやっていきましょう』の与える印象の違いですね。実際はどう伝えていくのかによって全然結果は違ってくるという点は、常に注意して見ていかないといけないところだと思います」
精神疾患を理由にした安楽死が、容認後に延期された背景とは
もうひとつ注目しなければならないのは、カナダが精神疾患を理由にした安楽死をいったんは認めたことだ。この点について、美馬教授はどのような見解を持っているのだろう。
「精神障害者の安楽死を支持する側の論理は、次のようなものです。
私は、『患者の自己決定権を認めるということは、死ぬ権利を認めるということだ』という主張自体を疑問に思っています。加えて、法の手続き的にも、精神疾患を持つ人が理性的に自己決定したのかどうかを、どのように確認するのかなど、難しい問題を含んでいます。
結局、政府が延期を決めましたが、精神疾患を持つ人が医師幇助自殺に追い込まれることになるという懸念があったからだと思います」
実は、カナダでは、医療や福祉を十分に受けられない人たちの安楽死の申請が医師らによって承認されている事例が次々に報道され、近年、社会問題化している。例えば、難病を患っている人が経済的にも困窮し、要件が緩和されたことをきっかけに安楽死の申請をしたところ、それが認められたといったケースだ。
カナダは安楽死の先進国と言われる。安楽死がスムーズに行われている進歩的な国という面もあるだろうが、その反面、安楽死が惹起する社会課題に先進的に直面している国とも言えそうだ。
積極的安楽死を認めるジャッジは「安易な方向」に流れる?
日本で安楽死をめぐる議論を今後進めていく上で、先行するカナダや欧州の国々から何を学ぶべきなのか。美馬教授のアドバイスとは。
「スイスは、1942年に医師による自殺幇助を認めた国で、安楽死について長い積み重ねを持つ国です。そのスイスでも、『医師幇助自殺は患者の権利でもなければ、患者から頼まれたからといって医師が義務として行わなければならないものではない』ということが、改めて宣言されたといいます。
そうしたことを言わなければならないということは、一部の患者が、死ぬ権利ばかりを強く主張し、医療者は言う通りにしていればいいといった風潮が出てきているということでしょう。安楽死を合法化して何十年も経って『安楽死は権利ではない』という方向の見直しが起きていることは、注目に値します。
もうひとつ、ベルギーやカナダなど積極的安楽死を合法化しているところの状況を見る限り、“易きに流れる”傾向があることも指摘しておきたいと思います。いろいろな厳しいルールを設けていても、実際上の問題として、医療現場はルールや書類へのサインなどだけで動いているものではありません。どちらかというと簡単・安易な方にいってしまって、『治療したり、悩みをカウンセリングで聞くよりも、毒薬を処方した方が時間もかからない』という判断になっていくことが多そうだということは、現状から推測できます。
先行する国々からは、そうした本当にさまざまなこと、実際にやってみなければわからなかったことを、見てとることができます。文化の違いもあるでしょうが、どこの国にも当てはまる弊害と言えるものもだいぶ出てきていると思います。
それらを通して私が強く感じるのは、『自分で決めたその決定は、本当に自分で決めたのか』という点を、深く考えた方がいいということです。読者のみなさんも、生死ではなくても、さまざまな人生の進路について『自分で決める』大事な決断をしたことがきっとあるでしょう。その決断は、自己決定か、それとも誘導や圧力や命令による強制かの二つに割りきれる単純なものではなかったはずです。とくに、死に至るような病気の人は、生きると自己決定しても、生きられないこともあります。それだけ、人の生き死には不自由なものです。自己決定できればそれでいいとか、自己決定だから自分の責任という考え方ではなくて、もう少し違う視点から状況を見ていくことが重要だと思います。
こうした話題に関しては、何度か一緒にお仕事させていただいた児玉真美さんが、昨年末に『安楽死が合法の国で起こっていること』(ちくま新書)を出されています。もっと知りたい人は、さらに学習してみてください」

美馬達哉
京都大学医学部医学科卒業。京都大学大学院医学研究科博士課程修了。米国国立健康研究所、京都大学大学院医学研究科などを経て、現在は立命館大学大学院先端総合学術研究科教授を務める。専門は医療社会学、脳神経内科学、神経科学。著書に『〈病〉のスペクタクル 生権力の政治学』、『リスク化される身体 現代医学と統治のテクノロジー』、『感染症社会』などがある。