「2024年問題」は物流業界ばかりがクローズアップされている印象があるが、労働時間の上限規制は、2024年度から医師にも適用される。この先も高齢化率は上昇を続ける見込みだが、日本の医療の持続可能性はどうなっているのだろうか。経営学の観点から医療・介護経営の研究を続ける、立命館大学大学院経営管理研究科の肥塚浩教授に聞く。
● 高齢化&人口減少時代、医療人材はさらなる人材不足に!?
● 医療需要の変化の中、病院にも経営力が求められる
● 進まぬ医療デジタル化のブレイクポイントは?
● 医療・介護業界と民間企業、研究機関の連携が進む
2025年以降、生産年齢人口の減少は継続し、医療分野にも影響を及ぼす
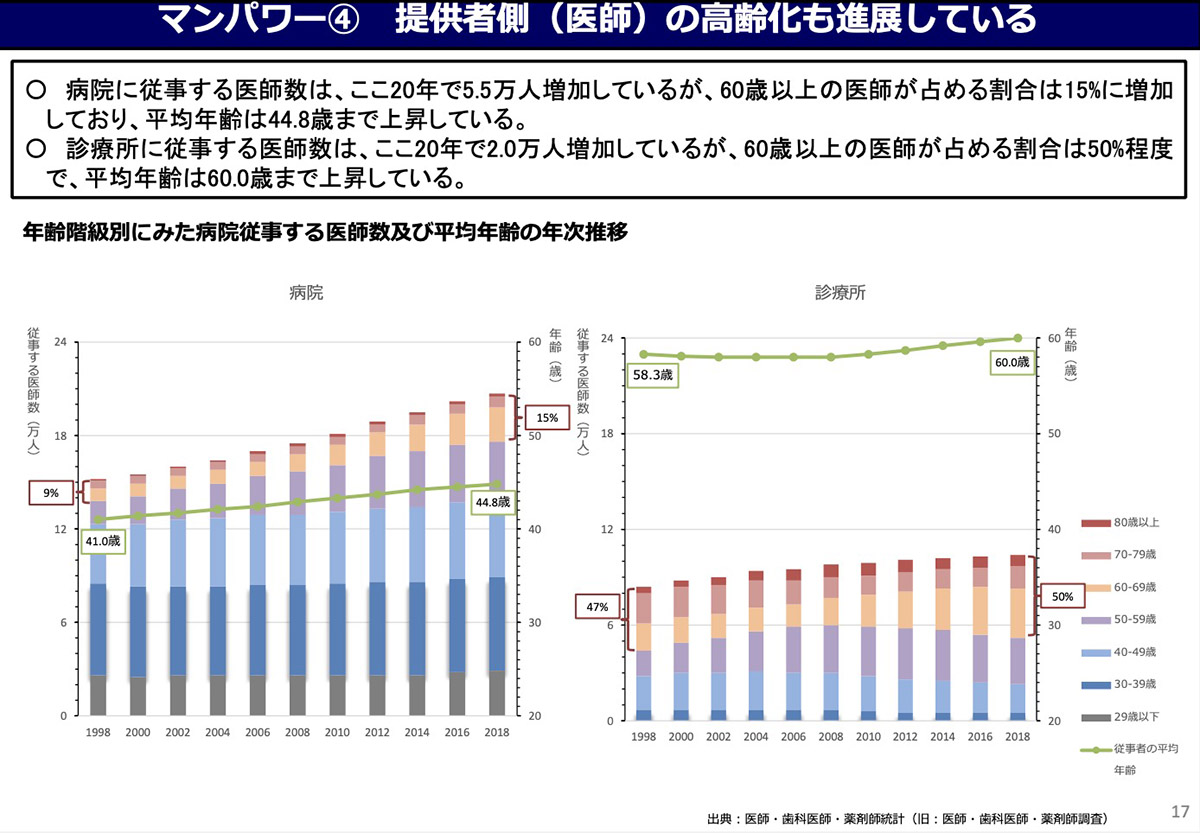
日本の高齢者人口は、2023年現在、3,623万人(推計)。高齢化率は過去最高の29.1%で、世界最高の高齢社会となっている。一方、15歳以上65歳未満の生産年齢人口は、1995年の8,716万人をピークに減少を続け、2023年には7,479万人(推計)となっている。
こうした高齢化の進展と生産年齢人口の減少がさまざまな領域で課題を顕在化させ、持続可能性向上のための対応が迫れている。もちろん、医療分野も例外ではない。この先、どのようなことが見込まれているのか、データで見てみよう。
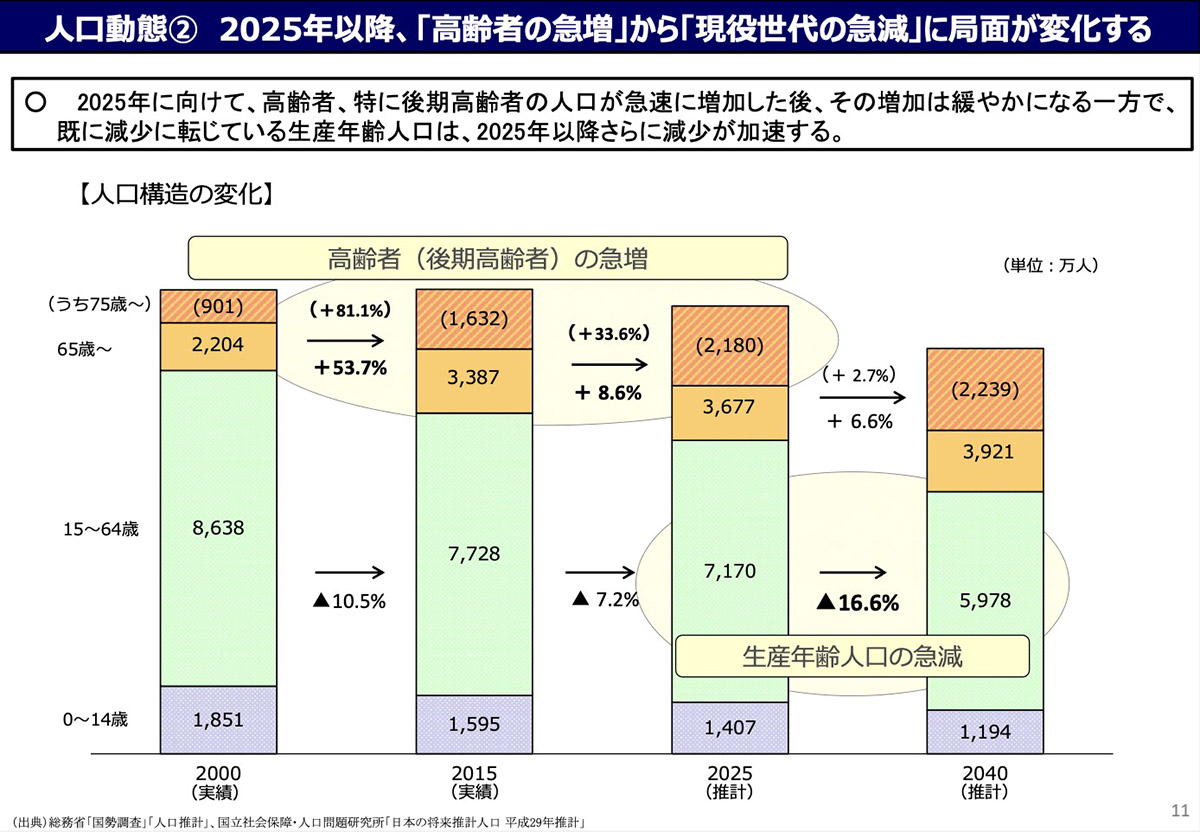
厚生労働省が作成した資料によると、高齢者、特に後期高齢者の人口は2025年まで急速に増加し、その後、増加のペースは鈍化する。それに対し生産年齢人口は、2025年以降、減少の度合いが加速していく。つまり、増え方は緩やかになるものの医療需要は増加し続け、就労者数が大きく減っていく中で医療・福祉分野の人材確保が重要な課題となってくるということだ。
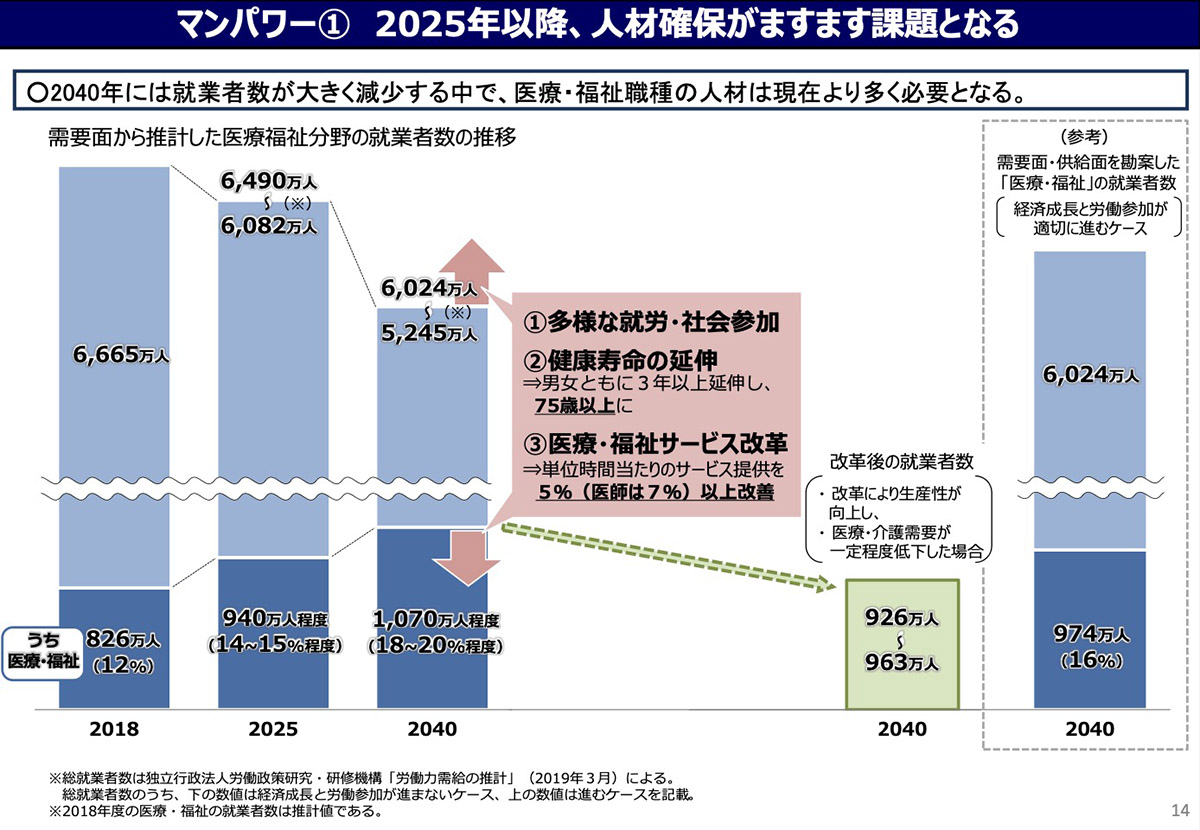
厚生労働省は、需要面からの推計として、就業者全体に占める医療・福祉分野の就業者の割合を、2018年の12%から2040年には18〜20%にまで引き上げる必要があると見込んでいる。医療の供給が十分に確保されるのか、厳しい将来が待っていると言えるだろう。
2040年頃には医療需要が減少、病院の経営は転換を迎える
このような将来予測を「病院経営」という視点からどう見ればよいのだろうか。肥塚浩教授は「日本の医療機関は歴史的な転換点に立っている」と指摘し、次のように語る。
「日本の医療機関の8割超は民間経営で、病院経営の安定は、国全体の医療供給に直結する重要なテーマです。しかし、日本の医療機関の多くは経営的にそれほど努力しなくても事業が成り立っていましたから、経営に対する意識が希薄でした。国民皆保険制度と人口増加による医療需要の伸びがあったので、やっていけたのです。
事情が変わってきたのが、2000年くらいのことです。生産年齢人口が減少し、医療の支え手の不足が認識され始めたのです。待遇や労働環境の改善を図り、人材を確保しなければならないという観点から、次第に病院経営に対する意識が高まっていきました。
そして、長期的な視点に立つと、医療需要のピークアウトも見えてきました。高齢者人口のピークが、2040年代前半に訪れると見込まれます。つまり、今から20年後には医療需要が減少する世の中になるということです。将来に向けてどれくらいの投資を行うかを考えるとき、20年という時間は決して長いスパンではありません。医療需要が減少する時代が目の前に迫り、病院も経営を重視しなければならなくなっているのです」(肥塚教授、以下同じ)
医療圏の中での役割を明確化し、経営戦略を立てる必要がある
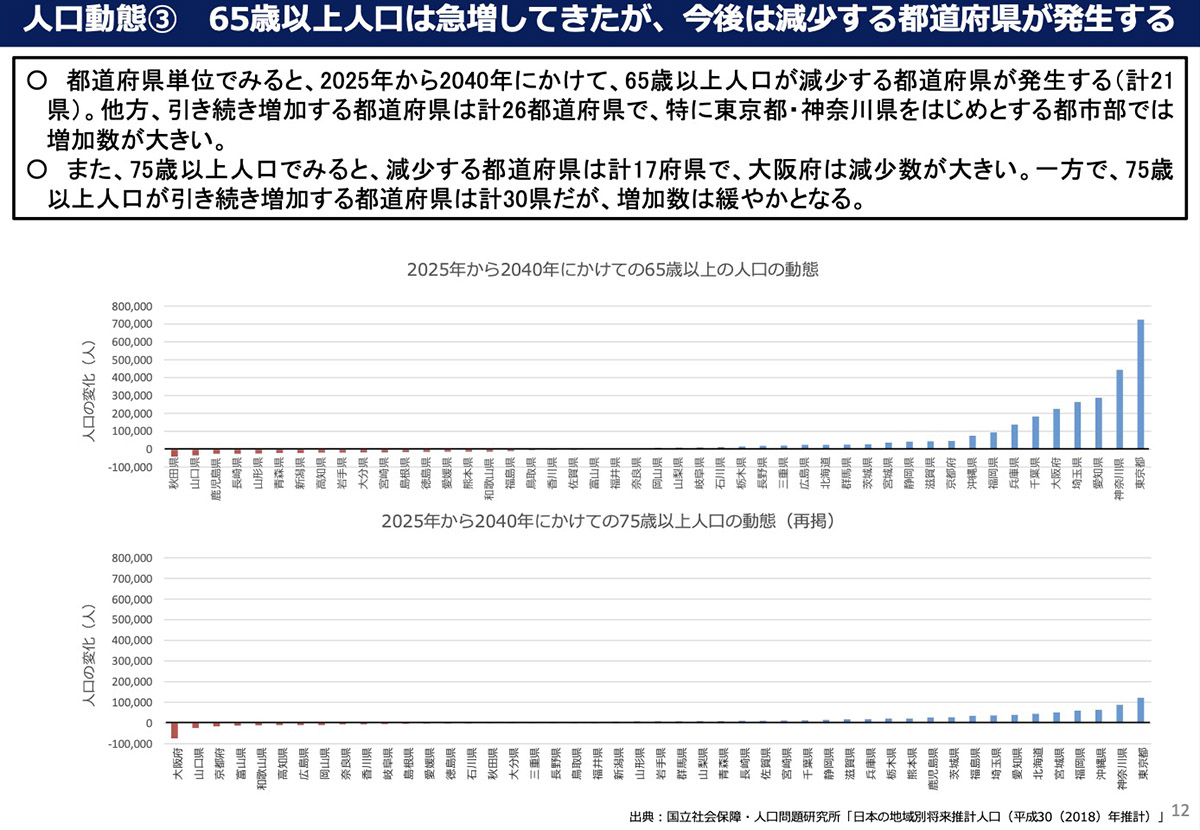
ところで、高齢者人口も、医療需要も、全国一律で変化していくわけではない。高齢者人口の動態予測では、顕著な地域差が見込まれる。2025年から2040年にかけての高齢者人口は、東京都、神奈川県をはじめとする都市部で大きく増加するのに対し、21の県では減少していく。
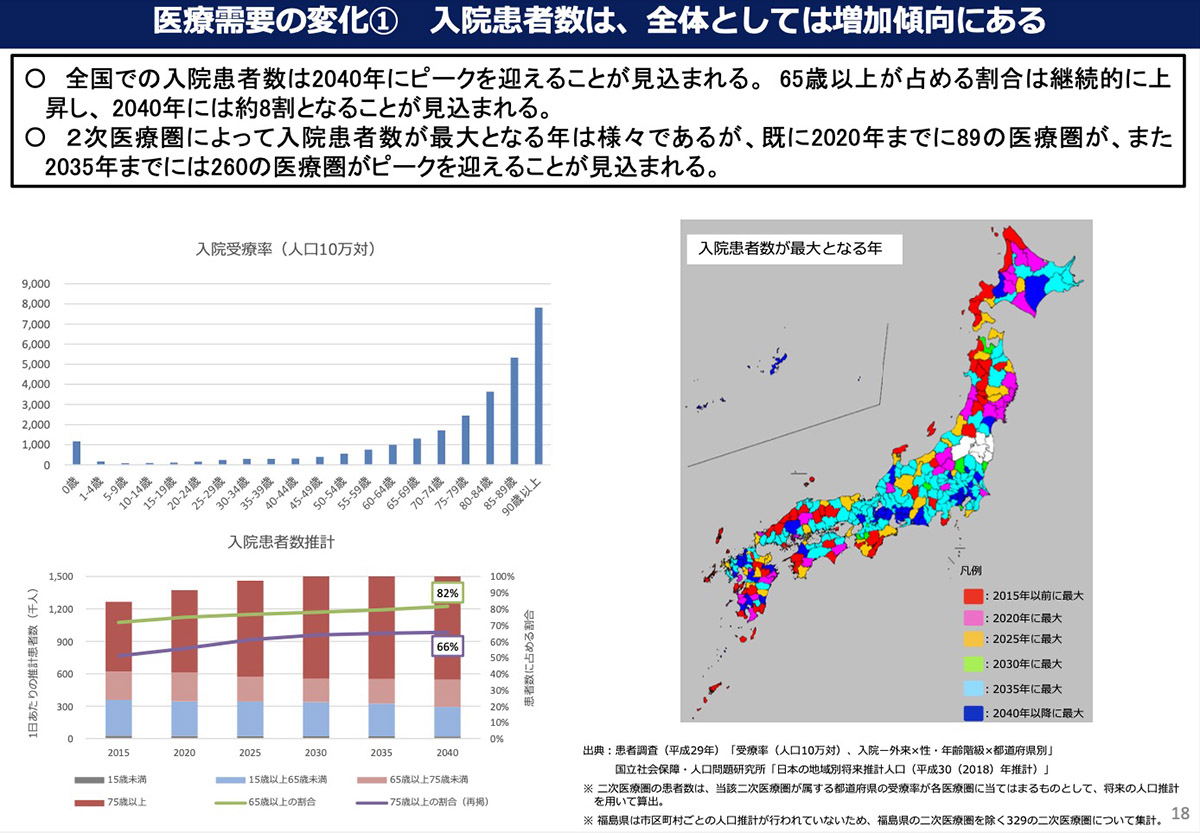
医療需要を見ると、全国の入院患者数は2040年にピークを迎えると見込まれているが、2020年までにすでにピークを迎えた医療圏が90もある。また、外来患者数は2025年がピークだと見込まれ、335区域の医療圏のうち217の医療圏がすでに2020年までにピークを迎えている。
こうした医療需要動向の予測を踏まえながら、限られた医療人材・医療資源を効率的に活用し、超高齢社会に対応する医療体制を構築しようと導入されたのが、国が立ち上げた「地域医療構想」制度だ。地域医療構想とは、2025年に必要だと予測される病床数を、①高度急性期、②急性期、③回復期、④慢性期、という4つの医療機能ごとに推計した上で、病床の機能分化と連携を進めていく仕組みのこと。各都道府県内に設定された構想区域ごとに「調整会議」が設置され、その調整会議において関係者が協議し、医療機能別の病床数の地域偏在・過不足の調整等を行う。
この地域医療構想制度が病院経営にどのような影響を及ぼすのか、肥塚教授に解説していただこう。
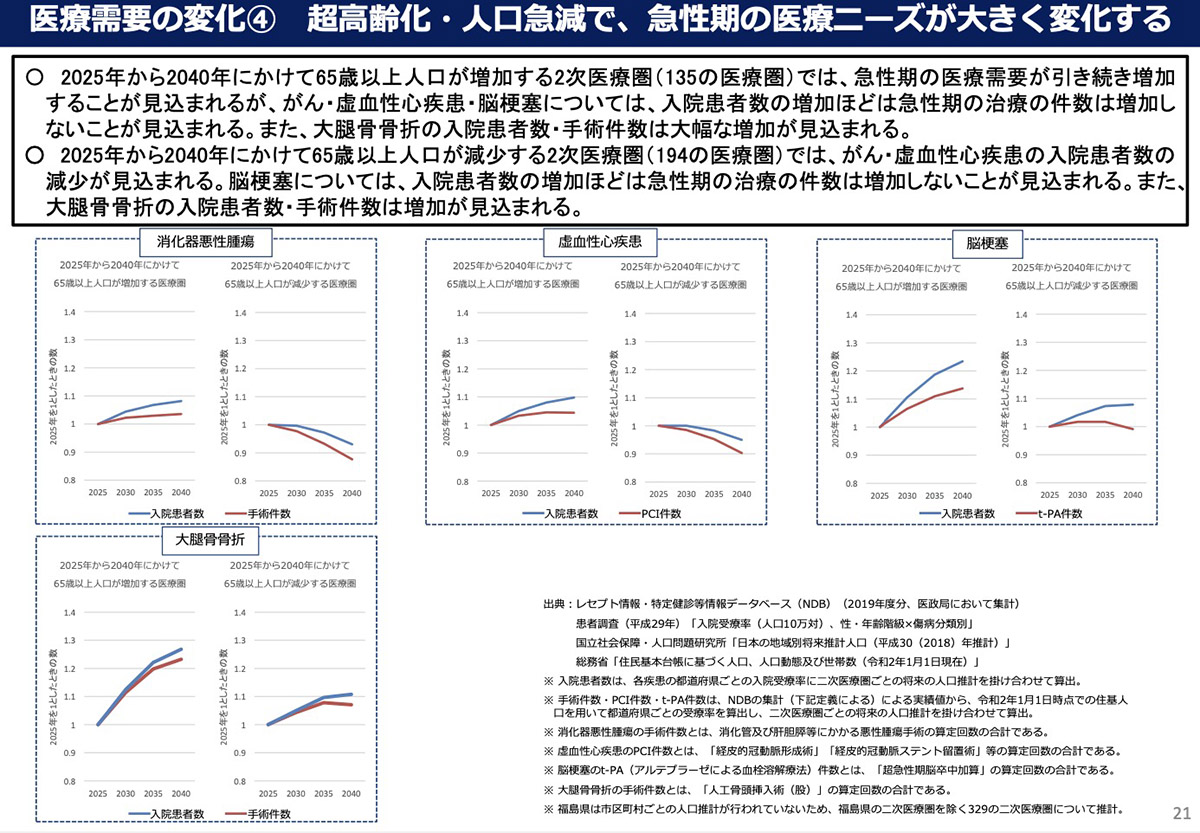
「例えば、消化器悪性腫瘍や虚血性心疾患の入院患者数は、高齢者人口が増加する医療圏において増えていくと予測されるのに対し、高齢者人口が減少する医療圏では逆に減っていくと見込まれます。このような緻密な医療需要予測に基づいて医療機能別の病床数や診療科目を調整していきましょうというのが、地域医療構想の基本的な考え方です。
この地域医療構想に対応して、各病院は、医療計画の動向を見ながら、それぞれの医療圏の中でどういった役割を果たすのかを明確にし、経営戦略を策定する必要があります。そして、どのような診療科を持ち、どのような医療を提供するのか。それに見合った医師の確保、看護体制の構築、患者の来院数やベッドの稼働率の適正化など、詳細な経営計画、事業計画を立てていく必要があるということです。まさに、病院の『経営力』が問われていると言えるでしょう」
医療業界のもう一つの重要課題が、デジタル化とAIの活用
経営力の向上と並んで肥塚教授が指摘する、医療業界のもう一つの大きな課題が「デジタル化の推進とAIの活用」だ。
「医療業界は、デジタル化が進んでいない業界の一つです。例えば、現在でもファクスを多用しており、新型コロナウイルス感染症が拡大した際に保健所がファクスによる集計を行っていたことが問題視されたことは、記憶に新しいことだと思います。医療機関では電子カルテが普及しデジタル化が一定進んでいますが、国や他の機関とのやり取りやセミナーの案内などは、依然としてファクスが使われているというのが実情です。
デジタル化が進まない原因の一つに、デジタル化になじまない層、すなわち、相当高齢ながら現役で活躍している医師がかなりいらっしゃることが挙げられると思います。10年後から15年後には医療業界もデジタル化が大きく進展し、おそらくほとんどの部分でデジタルが活用されていると思います。そうした変革を牽引できる人材に役割と権限を渡していくことが望まれます」
AIについては、診断分野での活用が期待できると、肥塚教授は話す。
「これまでの症例を基にAIが分析し医師がそれを参考にするといったケースが、今後、増えていくでしょう。微細な兆候の見逃しや誤審を防ぐことにも役立つはずですし、医師の負担軽減、医療サービス提供の効率化が図られるはずです。
来院した患者の診察・診断の支援だけでなく、例えば、在宅で過ごす高齢者の様子をモニタリングして画像データで捉え、どういう身体の変化があるのか、改善や悪化がどのように見られるのかをAIを使って分析することも可能になります。AIの活用は医療の質の向上につながるものであり、うまく使いこなして業務を進めていく必要があると考えます。デジタル化にしてもAIの活用にしても、医師・病院と患者の双方がメリットを享受できるテーマです。医療業界全体で取り組んでほしいと思っています」
医療業界・介護業界・民間企業・研究機関の連携が進んでいる
経営力の向上、デジタル化・AIの活用といった課題は、医療業界の中だけで解決するのは難しい。むしろ、他業界の企業や研究機関が医療業界との連携を進めるべきではないか。——こうした問題意識から活動を行っているのが、肥塚教授がセンター長を務める「立命館大学医療介護経営研究センター」だ。

「2009年に設立された医療経営研究センターの取り組みを継承・発展させ、2019年に新たに設立されたのが医療介護経営研究センターです。経営学、生命科学、薬学、スポーツ研究科学などの研究者の連携をベースに、医療や介護の現場における課題解決型の研究を行っています。
例えば、病院の経営者や実務担当者と共同で、地域医療構想に対応する病院経営の在り方についての課題整理を行うプロジェクトをスタートさせています。また、介護領域にも活動のウイングを広げ、介護施設のサービスや価値向上にも関わるデジタル活用を推進するプロジェクトも立ち上がっています。
最近のトピックとしては、健康寿命を伸ばす上で非常に大切な、口腔・リハビリテーション・栄養という3つの要素を連動させて推進するためのコンソーシアムを、この3月、大阪歯科大学と公益社団法人大阪介護老人保健施設協会と共に設立しました。特に口腔ケアはフレイル予防や全身の健康維持にとって重要な要素であるにもかかわらず、現状、介護分野に歯科の専門家の参画は少ないです。その意味で、この取り組みには非常に大きな意義があると思っています。また、高齢者の健康にとって栄養とリハビリテーションはたいへん重要で、口から栄養を摂取することから、口腔とリハビリテーションと栄養の一体的取組が重視されているのです。コンソーシアムにはこうした分野に知見のある民間企業が加わっていて、新たなサービスやシステムの創造につながることを期待しています」
超高齢社会を支える社会インフラの強化に向けて、医療業界・介護業界・民間企業・研究機関の連携が進むことはとても大事なことだろう。これからも業界・学界の枠を越えたさまざまな動きが出てくるだろうが、その中で「医療関係者の意識にも変化が見られる」と、肥塚教授は話す。
「この10年、立命館大学のビジネススクールに学びに来る、医師、歯科医師、薬剤師、看護師、理学療法士といった医療関係者の数がとても増えています。病院や介護施設、事業所も経営が必要な時代になっているという意識が広がっているということを実感しています」
世界が体験したことのない、高齢化率30%超の超高齢社会に突入しようとしている今、医療業界が経営力を高め、より効率的・継続的に医療サービスが提供されるようになるのは、とても重要なことだ。医療関係者と、それを支えるアカデミアの共同に期待していきたい。

肥塚浩
現在、立命館大学大学院経営管理研究科教授・医療介護経営研究センター長。立命館大学大学院経済学研究科博士後期課程単位取得退学、博士(経営学)。島根大学法文学部助教授、立命館大学経営学部助教授、APU助教授・教授、立命館大学経営学部教授、同大学院経営管理研究科教授。この間、APU設置委員会事務局長補佐、同教学部副部長、立命館副総長・立命館大学副学長、立命館総長特別補佐、立命館大学大学院経営管理研究科長等を歴任。専門は経営戦略論、介護経営論。